- ХГЧ при внематочной беременности — как определить диагноз?
- Как развивается?
- Как точно определить внематочную беременность?
- Анализ ХГЧ при внематочной беременности — единственный точный метод
- Уровень ХГЧ при внематочной беременности — нормы ХГЧ у женщин
- Лечение внематочной беременности
- Поделитесь с друзьями
- Оставьте свое мнение
- Внематочная беременность
- Почему яйцеклетка не в матке?
- Причины внематочной беременности
- Симптомы внематочной беременности
- Как определить внематочную беременность?
- Базальная температура при внематочной беременности
- Показывает ли тест внематочную беременность?
- Уровень ХГЧ при внематочной беременности
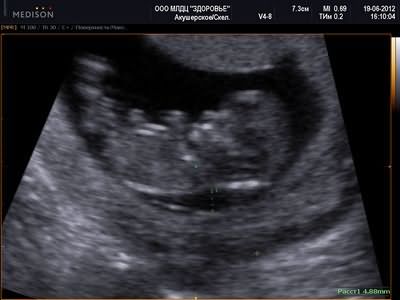
- Показывает ли УЗИ внематочную беременность?
- Внематочная беременность: прогнозы
- Внематочная беременность: отзывы
- ГЕСТОЗ
- ВНЕМАТОЧНАЯ БЕРЕМЕННОСТЬ
- ГЕСТАЦИОННАЯ ТРОФОБЛАСТИЧЕСКАЯ БОЛЕЗНЬ
- РОДОВАЯ ИНФЕКЦИЯ МАТКИ
ХГЧ при внематочной беременности — как определить диагноз?
ХГЧ — это важнейший гормон беременности, аббревиатура которого расшифровывается как «хорионический гонадотропин человека».
По его увеличению и определяется наличие беременности при помощи быстрых тестов.
Вырабатывается гормон зародышем с самого начала оплодотворения, постепенно увеличивая концентрацию к концу первого триместра.
Но при внематочной беременности уровень ХГЧ отличается от «нормального положения», и, собственно, по нему и можно судить о том, что беременность развивается не в матке.
Внематочная беременность — не только большое несчастье для женщины, желающей стать мамой, но и большая угроза её собственному здоровью. Поэтому так важно вовремя диагностировать это патологическое состояние.
Как развивается?
Причины, почему оплодотворённая яйцеклетка не проходит по маточной трубе в матку, как положено, а закрепляется в другом месте, так и не выяснены.
В большинстве случаев эмбрион обосновывается в маточной трубе и начинает там развиваться.
А с его ростом это грозит разрывом органа и сильнейшим кровотечением, что реально угрожает жизни женщины.
Внематочная беременность коварна тем, что по признакам её практически невозможно отличить от нормальной.
Иногда женщина может наблюдать мажущие кровянистые выделения, но в остальном всё то же — небольшая слабость, головокружения, нагрубание груди.
Подскажем будущим мамам как повысить гемоглобин при беременности до нормального уровня.
Обсуждаем лечение гайморита у беременных: узнаем как быстро и без последствия для плода вылечиться — http://mamavika.com/beremennost/zdorove/gaymorit-pri-beremennosti-lechenie.html, наши рекомендации.
Как точно определить внематочную беременность?
Диагноз «внематочная беременность» может поставить лишь квалифицированный специалист, но по некоторым признакам всё-таки женщина сама может выявить, что с её беременностью что-то не в порядке ещё до сдачи анализов на ХГЧ.
Косвенные признаки внематочной беременности следующие:
- кровянистые выделения в период предполагаемой менструации;
- нечёткие результаты теста на беременность при значительной задержке месячных;
- тянущие ноющие боли в нижней части живота.
-
При сомнениях следует обратиться к гинекологу, который подтвердит или опровергнет печальный и опасный диагноз.
Делается это при помощи УЗИ и комплекса анализов на ХГЧ. Чем быстрее будут приняты меры при наличие эмбриона вне матки, тем будет лучше.
Анализ ХГЧ при внематочной беременности — единственный точный метод
Единственным точным методом определения внематочной беременности, помимо ультразвукового исследования, является анализ крови и мочи на ХГЧ.
Но анализов необходимо сдавать несколько, чтобы проследить изменение концентрации гормона в динамике. Дело в том, что при внематочной беременности уровень гормона тоже увеличивается, но не так значительно и стремительно.
Так, нормальной беременности присуще повышение уровня ХГЧ на 65% каждые 2 дня, а при внематочной этот показатель возрастает только дважды в неделю.
Слишком медленное увеличение ХГЧ помимо всего прочего может указывать на замершую или не развивающуюся беременность.
Для получения точного результата анализ крови необходимо сдавать натощак, а для исследования мочи подойдёт только свежесобранная утренняя моча. Кстати, концентрация ХГЧ в крови в 1,5-2 раза больше, чем в моче у беременной женщины.
Уровень ХГЧ при внематочной беременности — нормы ХГЧ у женщин
ХГЧ состоит из альфа- и бета-единиц. Первые относятся исключительно к оргнанизму женщины, а вот бета-единицы — это показатель развивающегося ребёнка.
Хорионический гонадотропин (его бета-часть) как раз и изменяет цвет полосок на тесте. Слишком бледная вторая полоска может свидетельствовать о внематочной беременности.
Поэтому, отправляясь в женскую консультацию, следует захватить с собой тест при наличие малейших сомнений.
Можно сказать, что определение концентрации ХГЧ в организме беременной женщине — процедура крайне важная и позволяющая сделать выводы о нормальной и не нормально развивающейся беременности.
Итак, каковы же нормы ХГЧ у женщин в «интересном положении»?
- 2-3 недели — 101-4870 мЕд/млv
- 4-5 недель — 2560 — 82300 мЕд/мл
- 5-6 недель — 23100-151000 мЕд/мл
- 7-11 недель — 20900-291000 мЕд/мл
- 11-16 недель — 6140-103000 мЕд/мл
Как видим, ХГЧ должен расти, а в начале второго триместра слегка понизиться. При внематочной беременности он может оставаться на уровне 25000-70000 мЕд/л.
Не менее опасно и прекращение увеличения уровня ХГЧ в организме беременной. Это чаще всего говорит о гибели плода и том, что женщине немедленно требуется оперативная помощь.
Расскажем о применение препарата прогестерон при беременности, узнаем о влиянии.
Рекомендации по избавлению от изжоги во время беременности.
Препарата оцилококцинум при беременности описываем тут, обсудим правила приема.
Лечение внематочной беременности
Заведомо понятно, что у ребёнка, развивающегося вне матки, нет никаких шансов. И самой женщине не обойтись без хирургического вмешательства. При внематочной беременности проводят лапароскопию — разрез маточной трубы и изъятие эмбриона.
В запущенных случаях, когда беременность вне матки диагностировали слишком поздно, приходится удалять и саму трубу из-за её сильной деформации и видоизменённой структуры.
Впрочем, после такого неудачного явления маточная труба в любом случае уже неспособна будет выполнять свою прямую функцию — доставку оплодотворённой яйцеклетки в матку.
Очень сложно выполнить операцию, если эмбрион закрепился в шейке матку — такую процедуру должен выполнять только очень опытный врач.
Производится выскабливание, после которого женщина уже вряд ли будет иметь детей. Но шеечное прикрепление зародыша, к счастью, происходит в единичных случаях.
Если при внематочной беременности зародыш прикрепился к яичнику, то этот орган обычно удаляют полностью, либо его часть.
После операции по лечению внематочной беременности уровень ХГЧ придёт к обычному значению для небеременных женщин — 0-15 мЕд/мл не сразу, а спустя какое-то время.
Прогноз по поводу дальнейших беременностей зависит от сложности случая: срок внематочной беременности, места прикрепления зародыша и других факторов.
Поделитесь с друзьями
Если у вас есть вопросы, оставьте их ниже, пользователи нашего сайта помогут вам!Так же, у нас есть консультация опытных мам и врачей, свои вопросы вы можете задавать здесь — http://mamavika.com/vopros — помогаем всем.
Оставьте свое мнение
Ваш email не будет опубликован. Обязательные поля отмечены *
Внематочная беременность
Этого не пожелаешь ни одной женщине. Такая новость непременно повергает в шок. Подобные диагнозы всегда воспринимаются на эмоциях. Но спешим вас утешить, насколько это вообще возможно: внематочная беременность — еще не приговор.
На самом деле внематочное крепление плодного яйца не такая уже и редкость: пусть приятного в этом мало, но из-за частоты встречаемости врачи уже научились быстро определять внематочную беременность и предпринимать необходимые меры, чтобы предотвратить риски и минимизировать последствия. Впрочем, прогнозы на будущее для женщины будут зависеть от целого ряда факторов.
Большое значение имеет, на каком сроке внематочная беременность дает о себе знать, и как именно. К сожалению, в 5-10% всех случаев женщина действительно не может больше иметь детей. Но вовремя предпринятые действия помогают избежать многих бед, в том числе, сохранить функциональность женской репродуктивной системы. Итак, главное, не упустить время.
Почему яйцеклетка не в матке?
Когда сперматозоид оплодотворяет яйцеклетку, последняя начинает продвигаться по маточной трубе и в конце пути прикрепляется на стенке матки для дальнейшего развития и роста — происходит имплантация. Так начинается нормальная беременность, за период которой яйцеклетка совершенствуется, постоянно делится, формируется плод, из которого к концу срока вырастает полноценный ребенок, готовый к жизни вне утробы матери. Для протекания этого сложнейшего процесса необходимо определенное «жилище» для яйцеклетки и пространство для ее роста. Полость матки — идеальный вариант.
Однако случается, что яйцеклетка не доходит до места назначения и оседает раньше. В 70% случаях она крепится к маточной трубе, но возможны и другие варианты: к яичникам, к шейке матки, к любому из органов брюшной полости.
Причины внематочной беременности
Причин, по которым яйцеклетка не может дойти к матке, существует несколько:
- Нарушения в состоянии стенок и функционировании маточных труб (когда они плохо сокращаются и не способны продвигать яйцеклетку дальше). Такое часто случается вследствие перенесенных ранее заболеваний органов малого таза, а также хронических воспалительных заболеваний половых органов, в частности ЗППП.
- Анатомические особенности маточной трубы (например, инфантилизм): слишком узкая, извитая, рубцованая или со шрамами труба утрудняет и замедляет продвижение яйцеклетки.
- Перенесенные ранее хирургические операции на маточных трубах.
- Предыдущие аборты, особенно, если первая беременность женщины была прервана искусственным путем.
- Медлительность сперматозоидов: яйцеклетка «ждет» оплодотворения, из-за чего не успевает вовремя добраться до нужного места, то есть к матке — голод вынуждает ее поселиться раньше.
- Гормональные нарушения в организме забеременевшей женщины.
- Опухоли на матке и придатках.
- Изменение свойств плодного яйца.
- Некоторые технологии искусственного оплодотворения.
- Постоянное нервное перевозбуждение женщины, в частности, страх забеременеть и ненадежные способы предохранения не позволяют ей расслабиться, из-за чего спазмируются маточные трубы.
Конечно, в идеале необходимо попытаться исключить все возможные причины развития внематочной беременности еще на стадии ее планирования.
Симптомы внематочной беременности
Как же знать, что наступившая беременность — внематочная? На самом деле «разглядеть» ее непросто. Симптомы этой беременности в точности такие же, как и нормальной физиологической: очередные месячные не наступают, грудь наливается, матка увеличивается и может потягивать, возможен токсикоз, смена аппетита и вкусовых предпочтений и так далее. Но кое-что все же может вызывать определенные подозрения.
При внематочной беременности уже с первых дней могут наблюдаться мажущие кровянистые выделения темного цвета. Случается, что очередная менструация наступает в положенный срок или с незначительной задержкой, только выделения слабее, чем обычно. При этом тянущая боль внизу живота отдает в задний проход, а если маточная труба разрывается — становится невыносимо сильной, острой, вплоть до потери сознания, начинается кровотечение. При внутреннем кровотечении слабость и боль сопровождаются рвотой и пониженным давлением. В таких случаях женщину необходимо срочно доставить в больницу для проведения безотлагательной операции.
Внематочную беременность легче всего спутать с угрозой выкидыша. Но именно этим она и дает о себе знать: начинает прерываться, что обычно происходит на 4-6 неделе. Чтобы не произошло худшего, необходимо вовремя поставить диагноз. А поэтому, как только вы узнали, что беременны, сразу же пройдите осмотр гинеколога и УЗИ. Это позволит вам спать спокойно, ведь в таких случаях место нахождения плодного яйца сразу становится известным (в большинстве случаев).
Как определить внематочную беременность?
Успешность разрешения ситуации при внематочной беременности будет зависеть от того, на каком этапе ее развития поставлен диагноз. На учет беременные становятся на втором-третьем месяце, а это уже поздновато… Поэтому, как только у вас возникли малейшие подозрения неладного — нужно сразу же удостовериться в существовании проблемы либо исключить ее. Это происходит путем обследования.
Для начала необходимо удостовериться в том, что беременность и вправду наступила. Легче и быстрее всего будет сделать домашний тест на беременность. Однако полагаться только на тест не стоит в любом случае: подтвердить догадки о состоявшемся зачатии сможет гинеколог во время очного осмотра. Впрочем, и это не всегда: если срок недостаточно большой или яйцеклетка еще слишком мала, то единственным способом достоверно выяснить, наступила беременность или нет, будет УЗИ таза с введением трансвагинального датчика и анализ крови на ХГЧ.
Если же гадать уже поздно — налицо все признаки трубного разрыва или брюшного кровотечения — незамедлительно вызывайте скорую: такое состояние опасно для жизни! Причем ни в коем случае не предпринимайте никаких действия самостоятельно: не пейте обезболивающие препараты, не кладите ледяные грелки, не ставьте клизм!
Читайте также Признаки внематочной беременности
Базальная температура при внематочной беременности
Женщины, ведущие график базальных температур, могут на самых ранних сроках заподозрить беременность. После зачатия в организме будущей матери начинает усиленно вырабатываться прогестерон, что необходимо для обеспечения жизнедеятельности яйцеклетки и создания благоприятных условий для ее дальнейшего развития. Именно повышение уровня этого гормона и является причиной роста базальной температуры. На показатели можно ориентироваться лишь в том случае, когда замеры производятся из месяца в месяц по всем правилам, по меньшей мере, в течение 4-6 циклов подряд.
С наступлением беременности базальная температура поднимается до отметок в среднем 37,2-37,3оС (у разных женщин эти показатели могут несколько отличаться) и удерживается на этом уровне. Это происходит не зависимо от того, развивается беременность маточно или вне матки. Базальная температура при внематочной беременности ничем не отличается, поскольку прогестерон вырабатывается в любом случае.
Снижение базальной температуры (ниже 37оС) происходит лишь при замирании плода, что нередко случается и при внематочной беременности. Но и это необязательно: частенько показатели БТ остаются на прежних отметках и в этом случае.
Показывает ли тест внематочную беременность?
На этот вопрос нельзя дать точный однозначный ответ. Во-первых, не любой тест и далеко не всегда показывает обычную беременность. Во-вторых, в случае крепления плодного яйца вне матки действительно могут быть нюансы.
Итак, практически все тесты на беременность показывают факт состоявшегося оплодотворения. Не имеет значения при этом, где именно остановилась яйцеклетка: уровень гормона хорионического гонадотропина человека (ХГЧ) обязательно будет повышаться (поскольку его начинает продуцировать формирующаяся плацента), на что, собственно, и реагируют тест-системы.
В принципе, есть дорогостоящие кассеты, которые в большинстве случаев способны определить не только беременность на самых ранних сроках, но и внематочное ее развитие (читайте об этом в статье Внематочная беременность и тест на беременность). Но если говорить об обычных домашних тестах, то они могут установить лишь факт наступления беременности, да и то с оговорками.
Тест при внематочной беременности может «сработать» позже, чем при физиологической. То есть на сроке, когда нормально развивающаяся беременность уже может быть диагностирована при помощи домашнего теста, патологическая беременность иногда еще «скрывается». Внематочную беременность часто можно определить при помощи теста с задержкой, то есть на 1-2 недели позже обычной ситуации. Либо же вторая тестовая полоска проявляется очень слабо. С чем это связано?
Уровень ХГЧ при внематочной беременности
Все дело в ХГЧ. Где бы ни закрепилось плодное яйцо, его оболочка (хорион) все равно начинает вырабатывать этот гормон. Вот почему тест на беременность покажет положительный результат даже при внематочной беременности. Но врачи утверждают, что в последнем случае уровень ХГЧ является более низким, чем при маточной беременности, и растет не так динамично. Поэтому на сроке, когда обычную беременность домашний тест уже показывает, при внематочной уровень ХГЧ может быть еще недостаточным для определения.
В крови концентрация гормона хорионического гонадотропина человека возрастает раньше и быстрее, чем в моче. Поэтому более информативным будет анализ крови на ХГЧ. Если у женщины возникают недобрые подозрения и гинеколог после осмотра и консультации не исключает вероятности внематочного развития беременности, то лучше сдать этот анализ и пройти УЗИ.
Сам по себе анализ крови на ХГЧ не может являться поводом для постановки окончательного диагноза, но совместно с УЗИ способен прояснить картину. ХГЧ при внематочной беременности хоть и повышается, но не так стремительно и динамично. Регулярный контроль уровня ХГЧ в крови (с перерывом в каждые 2-3 дня) позволяет сделать предварительные выводы: при обычной беременности он будет увеличиваться вдвое, при патологической — лишь незначительно.
Показывает ли УЗИ внематочную беременность?
Трансвагинальное УЗИ позволяет уже на второй неделе беременности увидеть место расположения плодного яйца, хотя наверняка достоверные данные можно получить приблизительно с четвертой недели. Если зародыша в полости маточной трубы или матки не обнаруживается (когда еще слишком маленький срок и плодное яйцо не видно по причине крайне малых размеров), а подозрения на внематочную беременность есть, процедуру через некоторое время повторяют или же сразу госпитализируют женщину и проводят врачебный осмотр. По показаниям возможно даже проведение лапароскопии: органы малого таза осматривают под наркозом во время операции, которая, при подтверждении внематочной беременности, сразу же превращается в лечебную процедуру.
УЗИ с внутривлагалищным введением датчика считается самым достоверным методом диагностики внематочной беременности. Однако и он не дает стопроцентной гарантии того, что диагноз будет поставлен правильно. В 10% всех случаев, когда при внематочной беременности проводится УЗИ, ее не устанавливают по причине, что за плодное яйцо принимается скопление жидкости или сгусток крови, находящийся в полости матки. Поэтому даже такую высокоточную диагностику рекомендуется сочетать с другими методами для большей достоверности, в частности с анализом крови на ХГЧ.
Внематочная беременность: прогнозы
Ни один из органов женского организма не предназначен для вынашивания ребенка, кроме матки. Поэтому прикрепленный «не в том месте» эмбрион необходимо удалять. Если этого не сделать заранее, может произойти, к примеру, разрыв маточной трубы (если яйцеклетка закрепилась здесь) или же он может попасть в брюшную полость при открытии кровотечения. Обе ситуации крайне опасны для женщины и требуют незамедлительного операционного вмешательства. При разрыве маточной трубы женщина испытывает сильнейшую острую боль, возможен шок, обморок, внутрибрюшное кровотечение.
Очень важно вовремя выявить внематочную беременность, чтобы успешно решить проблему. Раньше в таких случаях маточную трубу удаляли, что означало невозможность забеременеть и родить в будущем. Сегодня это крайняя мера. В большинстве случаев при внематочной беременности проводится операция, во время которой удаляют плодное яйцо и зашивают маточную трубу для сохранения репродуктивных возможностей.
Все больше врачи изучают и применяют на практике медикаментозное лечение внематочной беременности при помощи гормонов. Однако даже если вам удалили одну поврежденную маточную трубу, у вас есть все шансы забеременеть и выносить ребенка, если сохранена другая.
Правда, вначале нужно пройти восстановительный лечебный курс. А также женщине, пережившей внематочную беременность, нельзя беременеть еще, по крайней мере, в течение полугода. Будьте крайне внимательны при выборе контрацептивного метода. Вы должны понимать, что сохраняются достаточно высокие шансы повторения такой неправильной беременности. И чтобы предотвратить это, обязательно предстоит выяснить причину, по которой плодное яйцо в вашем случае не может дойти до матки. Ну и понятно, устранить ее.
Специально для beremennost.net — Елена Кичак
Внематочная беременность: отзывы
БОЛЕЗНИ ПЕРИОДА БЕРЕМЕННОСТИ
В период беременности в организме женщины значительно изменяется нервная и гормональная регуляция обмена веществ и физиологических функций. Развитие плода сопровождается образованием сложных взаимосвязей его с материнским организмом. Все эти особенности могут быть своеобразным фоном, на котором возникают заболевания, связанные с беременностью. Среди них наибольшее значение имеют гестоз, эклампсия, внематочная беременность, трофобластическая болезнь.
ГЕСТОЗ
Гестоз — синдром, возникающий после 20 нед беременности и включающий развитие гипертензии в сочетании с протеинурией и отеками. Чаще развивается у женщин, особенно первородящих моложе 18 и старше 35 лет и страдающих гипертонией, заболеваниями почек, сахарным диабетом. Гестоз вызывает задержку развития и раннюю гибель плода.
Этиология и патогенез. Этиология неизвестна. Основное звено патогенеза — снижение маточно-плацентарного кровотока и развитие ишемии плаценты. В результате нарушается миграция тро-фобласта и задерживаются соответствующие беременности изменения спиральных артерий.
Морфология. Какой-либо специфической морфологической картины нет. Плацента несколько увеличена в размерах, в ней обнаруживаются обширные инфаркты, иногда ретроплацентарные гематомы. Много мелких ворсин хориона с множественными синцитиальными узелками, слабо выражены фетальные капилляры. Происходят сужение и облитерация артерий в столовых ворсинах. имеются очаги фибриноидного некроза маточных спиральных артерий, макрофагальные инфильтраты.
Эклампсия — одно из тяжелых и опасных заболеваний периода беременности, возникающее в ее второй половине, в родах и в послеродовом периоде.
Этиология эклампсии окончательно не установлена. Считают, что в некоторых случаях организм беременной женщины сенсибилизируется белками плода и последа. Вероятно, в возникновении эклампсии определенное значение имеют и эндокринные нарушения. которые могут появляться при беременности.
Клиническая картина. Заболевание проявляется судорогами, потерей сознания, недостаточностью функций печени и почек, выражением чего являются желтуха и отеки.
Патологическая анатолия. При вскрытии умерших от эклампсии отмечаются увеличение и пестрота печени. На разрезе она дряблая, глинистого вида, с многочисленными очагами кровоизлияний и некрозов. В гепатоцитах выражена белковая и жировая дистрофия. Мелкие сосуды полнокровны, нередко отмечается фибриноидный некроз их стенок с образованием тромбов в просветах, преимущественно капилляров и венул.
Почки увеличены, дряблые, довольно часто развивается некроз их коркового слоя. В стенках приносящих артериол и капилляров клубочков нередко видны участки фибриноидного некроза, а в просвете клубочков — эмболы, состоящие из клеток последа. В эпителии канальцев обнаруживаются дистрофические и некротические изменения со слущиванием клеток эпителия в просветы канальцев и образованием цилиндров. В строме почек — множественные кровоизлияния. Такие же кровоизлияния, как правило, обнаруживаются в серозных оболочках, головном мозге, сердце, легких.
Сшртъ беременных обычно наступает от почечно-печеночной недостаточности, а также кровоизлияний в мозг.
ВНЕМАТОЧНАЯ БЕРЕМЕННОСТЬ
Внематочная беременность — нередкая патология первой половины беременности. При этом плод может развиваться в маточной трубе (трубная беременность), яичнике (яичниковая беременность) и брюшной полости (брюшинная беременность).
Причиной внематочной беременности обычно являются деформация маточных труб и сужение их просвета в результате перенесенных воспалительных процессов. Измененные маточные трубы не могут обеспечить продвижение в полость матки оплодотворенной яйцеклетки, она задерживается в трубе и имплантируется в ее стенку. Иногда оплодотворенная яйцеклетка выпадает из маточной трубы и имплантируется в яичник, брюшину или другие органы брюшной полости.
Морфология. При трубной беременности в слизистой оболочке маточной трубы развивается децидуальная ткань, ворсинчатая оболочка плода (рис. 88). Ворсины хориона проникают в стенку маточной трубы, способствуя ее разрыву. Матка при внематочной беременности также несколько увеличивается в размерах, в эндометрии появляются нерезко выраженные децидуальные изменения. На 5—10-й неделе беременности обычно возникает кровотечение, плод погибает и выпадает в просвет трубы. Развивается не-
Рис. 88. Трубная беременность. В полости маточной трубы видны светлые ворсины хориона (ВХ), участки децидуальной ткани (ЦТ).
полный трубный аборт. Если погибший плод вместе с оболочками выпадает через фимбриальный конец трубы в брюшную полость, то возникает полный трубный аборт.
Обычно при трубной беременности развивается разрыв маточной трубы, сопровождающийся массивным кровотечением в брюшную полость, что приводит к развитию коллапса. Изредка при разрыве маточной трубы погибший плод может выпасть в брюшную полость, где он мумифицируется — «бумажный плод» — или пропитывается солями кальция — «каменный плод».
Сшртъ может наступить от коллапса в связи с острой кровопотерей.
Самопроизвольное прерывание беременности включает несколько понятий:
• самопроизвольный аборт, или выкидыш, — самопроизвольное прерывание беременности в срок до 14 нед после зачатия;
• поздний аборт — самопроизвольное прерывание беременности в срок от 14 до 28 нед;
• преждевременные роды — самопроизвольное прерывание беременности в срок от 28 до 39 нед.
Причинами самопроизвольного прерывания беременности обычно являются гибель плода при патологических изменениях эндометрия, не позволяющих осуществиться полноценной имплантации плодного яйца, а также наличие опухоли матки, обычно миомы. Иногда причиной выкидыша или преждевременных родов может стать психическая травма.
Морфология. При самопроизвольном прерывании беременности или сразу после нее производят выскабливание полости матки. При гистологическом исследовании в скобах определяются фрагменты плодного яйца в виде обрывков плодных оболочек, ворсины хориона и децидуальная ткань.
ГЕСТАЦИОННАЯ ТРОФОБЛАСТИЧЕСКАЯ БОЛЕЗНЬ
Гестационная трофобластическая болезнь — общий термин, который объединяет три патологических процесса: пузырный занос, хориокарциному и трофобластическую опухоль плацентарного ложа.
1. Пузырный занос возникает в связи с оплодотворением яйцеклетки с утраченным или инактивированным ядром. Продукт зачатия является для матери полным аллотрансплантатом. Риск пузырного заноса минимальный при беременности в возрасте 20— 35 лет. У подростков моложе 15 лет этот риск в 20 раз выше, у женщин старше 50 лет риск развития повторного пузырного заноса в 200 раз выше, чем для 20—35-летних. Риск развития повторного пузырного заноса в 20—40 раз выше, чем риск первого пузырного заноса.
Морфология. В плаценте ворсины хориона превращаются в мелкие и средней величины кисты, напоминающие гроздья винограда, причем пузырьки могут самопроизвольно отторгаться. Плод при пузырном заносе погибает. Одновременно происходит пролиферация эпителия и синцития ворсин хориона. Иногда эта пролиферация выражена чрезвычайно интенсивно и ворсины хориона прорастают в стенку матки, в ее вены, вены таза. Это инвазивный (злокачественный) пузырный занос. Кисты отрываются от ворсин, превращаются в эмболы, имеющие форму пузырей, и с током крови попадают в легкие, вызывая эмболию ветвей легочной артерии.
2. Хориокарцинома — злокачественная опухоль трофобласта, встречается нечасто, преимущественно у молодых беременных женщин. Опухоль развивается после пузырного заноса, аборта или трубной беременности из трофобласта, лишена ворсин хориона.
Морфология. Опухоль имеет вид мягкого губчатого узла, расположенного в миомитрии, на разрезе пестрая из-за чередования в ней очагов некроза и кровоизлияний. Микроскопически опухоль состоит из атипичных клеток Лангханса и синцития, прорастающих стенку матки. В опухоли почти нет стромы. Хориокарцинома метастазирует гематогенно, в первую очередь в легкие.
Прогноз. Несмотря на злокачественное течение хориокарцино-мы, применение химиотерапии способствует излечению более 80 % больных, в том числе при наличии метастазов.
3. Трофобластическая опухоль плацентарного ложа проявляется инфильтрацией эндометрия и миометрия преимущественно клетками трофобласта и синцитиотрофобластическими клетками. Развитию опухоли предшествуют роды или аборт. В большинстве случаев это доброкачественная опухоль, но в 10 % случаев может иметь злокачественное течение.
Морфология. Опухоль представляет собой узел с кровоизлияниями. Наблюдается тенденция к инвазивному росту клеток опухоли. особенно к прорастанию в сосуды. Обычно наблюдаются обширные очаги некроза ткани опухоли и кровоизлияний, что может служить признаком неблагоприятного течения заболевания.
РОДОВАЯ ИНФЕКЦИЯ МАТКИ
Острый эндометрит — тяжело текущее воспаление эндометрия, вызываемое микробной инфекцией: стрептококками, стафилококками, кишечной палочкой. Он может развиваться до родов, в родах и в послеродовом периоде. Причиной эндометрита иногда является инфекционное заболевание, которое перенесла женщина во второй половине беременности. Порой эндометрит возникает как следствие нарушения правил асептики, в том числе и в родовспомогательных учреждениях.
Септический эндометрит наиболее опасен. Воспаление при этом имеет дифтеритический, гнойный или гнилостный характер. Эндометрий приобретает грязно-серый цвет. Инфекция распространяется по лимфатическим путям и венам, что способствует развитию сепсиса. Нередко в воспаление вовлекается мышечная оболочка матки (метрит), а также серозная ее оболочка (периметрит) и брюшина — развивается перитонит.
Смерть в случае гнойного эндометрита и сепсиса наступает от резкой интоксикации организма.